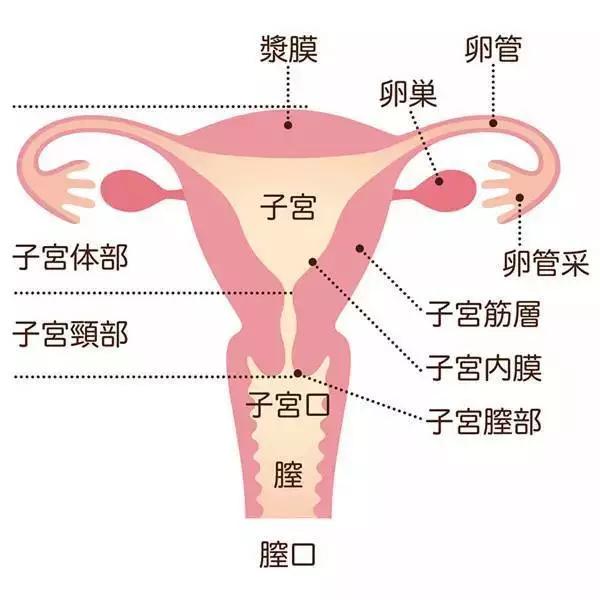
产后5个月做产后修复还来得及吗?

产后修复的黄金期是产后42天至6个月,但修复效果主要与修复方法、个体恢复情况、盆底肌损伤程度、腹直肌分离程度、运动依从性等因素
【菜科解读】
产后5个月进行产后修复完全来得及。产后修复的黄金期是产后42天至6个月,但修复效果主要与修复方法、个体恢复情况、盆底肌损伤程度、腹直肌分离程度、运动依从性等因素有关。

1、修复方法:选择科学修复方案是关键。
盆底肌修复可采用凯格尔运动、电刺激生物反馈治疗;
腹直肌分离需通过专业手法按摩配合腹式呼吸训练。
避免盲目使用束腹带或高强度运动,需在康复师指导下制定个性化方案。
2、个体恢复差异:顺产与剖宫产恢复进度不同。
顺产者盆底肌功能恢复较快,但可能伴随会阴撕裂伤;
剖宫产者核心肌群恢复较慢,需重点关注瘢痕粘连松解。
哺乳期激素水平变化也会影响修复效果。
3、盆底肌状态:通过盆底肌力评估分级制定方案。
轻度松弛Ⅰ-Ⅱ度可通过自主训练改善,中重度Ⅲ度以上需结合医疗器械治疗。
漏尿、脏器脱垂等症状提示需优先修复盆底功能。
4、腹直肌分离:分离超过2指需专业干预。
测量脐部、脐上4cm、脐下4cm三个点位,分离3指以内可通过核心肌群训练恢复,超过3指需结合神经肌肉电刺激治疗。
5、运动持续性:修复效果与训练频率正相关。
建议每周3-5次针对性训练,每次15-30分钟。
盆底肌锻炼需长期坚持,产后1年内持续训练仍能显著改善肌力。
产后修复需兼顾营养与运动平衡。
每日补充优质蛋白质60-80克促进肌肉修复,多摄入富含维生素C的果蔬帮助胶原蛋白合成。
避免久站久坐,每小时进行5分钟骨盆摇摆运动。
修复期间禁用束腰类产品,选择专业产后修复机构定期评估。
若出现持续腰骶痛、压力性尿失禁等症状,建议及时至妇产科或康复医学科就诊。
产后修复最佳效果通常在产后42天至6个月内进行。
产后修复时机主要与恶露排净时间、盆底肌恢复阶段、腹直肌分离程度、伤口愈合情况、哺乳需求等因素... 产后压力性尿失禁主要与盆底肌损伤、妊娠期激素变化、分娩方式、胎儿体重及产后恢复不足等因素有关。
1、盆底肌损伤: 妊娠和分娩过程中,盆底肌肉和韧带因持续受压而松弛或撕裂,导致尿道支撑力下降。
当腹压增加时,如咳嗽、打喷嚏或提重物,可能出现不自主漏尿。
产后早期进行盆底肌功能评估和康复训练可改善症状。
2、妊娠期激素变化: 孕激素水平升高使盆底结缔组织弹性增加,为分娩做准备,但同时降低肌肉张力。
这种生理性改变在产后未能完全逆转时,可能引发控尿障碍。
哺乳期激素水平波动可能延缓恢复进程。
3、分娩方式影响: 阴道分娩尤其是器械助产产钳或胎吸会直接损伤盆底神经肌肉,比剖宫产更易导致尿失禁。
但剖宫产并非绝对保护因素,妊娠本身对盆底的压迫仍存在影响。
4、胎儿体重因素: 胎儿体重超过4000克时,盆底结构承受更大机械压力。
巨大儿分娩过程中可能造成更严重的会阴撕裂或神经牵拉伤,增加产后控尿难度。
5、产后恢复不足: 过早负重劳动或缺乏针对性锻炼会延缓盆底修复。
部分产妇因疼痛恐惧或认知不足未能坚持凯格尔运动,错过产后6个月的黄金恢复期。
建议产妇在产后42天复查时进行盆底肌电评估,根据损伤程度选择生物反馈治疗或低频电刺激。
日常避免增加腹压的动作,可练习中断排尿法强化肌肉控制。
饮食注意补充优质蛋白促进组织修复,适量摄入维生素C增强结缔组织弹性。
每周3-4次盆底肌锻炼需持续3个月以上,咳嗽前主动收缩盆底肌能有效减少漏尿。
压力性尿失禁术后需重点关注伤口护理、排尿功能恢复及生活方式调整。
主要注意事项包括避免腹压增加、预防感染、规范盆底肌训练、合理饮食控制及定期复查随访。
1、避免腹压增加: 术后3个月内禁止提重物、剧烈咳嗽或进行增加腹压的运动。
腹压骤升可能导致手术补片移位或缝合处撕裂,影响手术效果。
建议打喷嚏时采取屈膝抱胸姿势,便秘时使用缓泻剂辅助排便。
2、预防感染措施: 术后需保持会阴部清洁干燥,每日用温水清洗外阴2次,排尿后从前向后擦拭。
观察体温变化及伤口渗液情况,出现发热或脓性分泌物需及时就医。
导尿管留置期间需定时消毒尿道口。
3、盆底肌训练: 术后2周开始渐进式凯格尔运动,初期每天3组、每组收缩5秒放松10秒,逐渐延长至10秒收缩。
生物反馈治疗可帮助掌握正确发力方式,避免错误代偿导致腹肌参与。
4、饮食调控: 增加膳食纤维摄入预防便秘,每日饮水控制在1500-2000毫升,分次少量饮用。
限制咖啡因及碳酸饮料摄入,晚餐后2小时减少液体摄入量,降低夜间尿频风险。
5、复查随访: 术后1周拆除缝线,1个月评估排尿日记和尿垫试验,3个月进行尿流动力学复查。
出现尿急、排尿困难或持续漏尿需提前复诊,必要时行膀胱功能训练或药物辅助治疗。
术后康复期需建立规律排尿习惯,每2-3小时排尿1次避免膀胱过度充盈。
选择低冲击运动如游泳或瑜伽,6个月内避免骑自行车或马术等会阴受压活动。
穿着棉质透气内裤,使用pH值平衡的清洁产品。
保持适度体重,BMI超过25需制定减重计划。
家属应协助记录排尿情况及漏尿次数,为复诊提供客观数据支持。
术后半年内建议每月进行1次盆底肌电评估,根据肌力恢复情况调整训练方案。
女性尿失禁可能由盆底肌松弛、妊娠损伤、泌尿系统感染、激素水平下降、神经系统病变等原因引起。
1、盆底肌松弛: 长期腹压增高或年龄增长会导致盆底肌群弹性减弱,控尿能力下降。
这种情况常见于多次分娩、长期便秘或慢性咳嗽的女性,表现为腹压增加时漏尿。
可通过凯格尔运动增强肌力,严重者需生物反馈治疗。
2、妊娠损伤: 怀孕期间子宫压迫膀胱及分娩时的产道损伤可能造成盆底神经肌肉损伤。
初产妇会阴撕裂或使用产钳助产时风险更高,产后3个月内出现打喷嚏漏尿属常见现象。
建议产后42天开始盆底康复训练。
3、泌尿系统感染: 膀胱炎或尿道炎引发的尿急尿失禁占急性病例的30 。
病原体刺激膀胱黏膜会导致尿频尿急,严重时出现排尿控制障碍。
需进行尿常规检查,确诊后使用敏感抗生素治疗。

4、激素水平下降: 绝经后雌激素减少使尿道黏膜萎缩,闭合压力降低。
这种萎缩性尿道炎引起的压力性尿失禁,多发生在咳嗽、大笑等腹压增高时。
局部使用雌激素软膏可改善症状。
5、神经系统病变: 糖尿病神经病变或多发性硬化等疾病会影响膀胱逼尿肌与括约肌的协调性。
表现为突发尿急、排尿不尽感,可能伴随下肢麻木等神经症状。
需通过尿动力学检查明确诊断。
建议每日饮水控制在1500-2000毫升,避免咖啡因及酒精摄入。
穿着棉质透气内裤,每2-3小时定时排尿。
可练习中断排尿法锻炼尿道括约肌,坐姿排尿时身体前倾有助于膀胱排空。
体重超标者需减重5 -10 以降低腹压,更年期女性可适量增加豆制品摄入补充植物雌激素。
症状持续或伴随血尿、发热时应及时就诊泌尿外科。
前列腺癌术后尿失禁通常需要3-12个月恢复,实际时间受到手术方式、盆底肌功能、神经损伤程度、年龄及康复训练等因素影响。
1、手术方式: 根治性前列腺切除术中保留神经血管束的程度直接影响尿控恢复速度。
传统开放手术尿失禁持续时间通常长于腹腔镜或机器人辅助手术,微创手术对尿道括约肌损伤较小,术后尿失禁恢复更快。
2、盆底肌功能: 术前盆底肌肌力良好者恢复期较短。
盆底肌群具有代偿尿道括约肌功能的作用,通过生物反馈训练可增强肌肉收缩能力,加速控尿功能重建,每日坚持凯格尔运动能缩短恢复周期。
3、神经损伤程度: 术中支配尿道外括约肌的神经若发生不可逆损伤,可能造成永久性压力性尿失禁。
暂时性神经水肿引起的尿失禁多在6个月内缓解,术中神经监测技术可降低损伤风险。
4、年龄因素: 70岁以下患者组织修复能力较强,平均恢复时间比高龄患者缩短2-3个月。
年龄增长会导致尿道括约肌弹性下降和盆底肌萎缩,影响术后控尿功能重建效率。
5、康复训练: 系统性的膀胱功能训练可使恢复时间缩短30 -40 。
包括定时排尿训练、渐进式延长排尿间隔、使用尿失禁辅助器具等,配合电刺激治疗能促进神经功能重塑。
术后早期应限制咖啡因及酒精摄入,避免刺激膀胱加重尿失禁症状。
建议每日分次饮用1500-2000毫升水,睡前2小时控制饮水量。
可进行游泳、快走等低冲击运动增强核心肌群力量,但需避免负重深蹲等增加腹压的动作。
穿着透气吸湿的防护裤并定期更换,保持会阴部清洁干燥。
若12个月后仍存在中度以上尿失禁,需考虑人工尿道括约肌植入等手术治疗方案。
尿失禁可通过抗胆碱能药物、β3肾上腺素受体激动剂、局部雌激素等药物治疗,具体选择需根据尿失禁类型及患者个体情况决定。
1、抗胆碱能药物: 适用于急迫性尿失禁,通过阻断膀胱逼尿肌的胆碱能受体减少不自主收缩。
常用药物包括索利那新、托特罗定、奥昔布宁等。
这类药物可能引起口干、便秘等副作用,青光眼患者需谨慎使用。
2、β3肾上腺素受体激动剂: 通过激活膀胱逼尿肌的β3受体促进膀胱松弛,增加储尿容量。
代表药物为米拉贝隆,适用于急迫性尿失禁且对传统抗胆碱药物不耐受者。
该类药物心血管副作用较少,但可能升高血压。
3、局部雌激素制剂: 针对绝经后女性压力性尿失禁,可改善尿道黏膜萎缩状态。
常用雌三醇软膏局部涂抹,需注意长期使用可能增加子宫内膜病变风险,需严格遵医嘱使用。
4、α肾上腺素受体激动剂: 适用于压力性尿失禁,通过增加尿道括约肌张力改善控尿能力。
常用药物如米多君,可能引起血压升高,高血压患者需监测血压变化。
5、三环类抗抑郁药: 如丙咪嗪具有抗胆碱和α激动双重作用,可用于混合型尿失禁。
需注意该类药物可能引起心律失常等心血管副作用,老年患者应谨慎使用。
尿失禁患者除药物治疗外,建议配合盆底肌训练、膀胱训练等行为疗法。
每日进行凯格尔运动,分3组每组10-15次收缩,坚持3个月以上可显著改善症状。
控制咖啡因摄入,每日饮水1500-2000毫升,分次少量饮用。
超重者需减轻体重,BMI控制在18.5-23.9之间。
避免提重物、剧烈咳嗽等增加腹压的动作,必要时使用成人护理用品。
定期复查评估治疗效果,根据症状变化及时调整治疗方案。
急迫性尿失禁可通过抗胆碱能药物、β3肾上腺素受体激动剂、局部雌激素等药物治疗。
急迫性尿失禁通常由膀胱过度活动症、神经系统病变、尿路感染、盆腔器官脱垂、绝经后雌激素水平下降等原因引起。
1、抗胆碱能药物: 常用药物包括托特罗定、索利那新、奥昔布宁等。
这类药物通过抑制膀胱逼尿肌的异常收缩,减少尿急和尿失禁发作频率。
可能出现口干、便秘等副作用,青光眼患者慎用。
2、β3肾上腺素受体激动剂: 米拉贝隆是代表性药物,通过激活膀胱逼尿肌的β3受体促进膀胱松弛,增加储尿量。
相比抗胆碱能药物,其副作用较少,适合长期使用,但高血压患者需监测血压变化。
3、局部雌激素: 适用于绝经后女性患者,常用雌三醇软膏局部涂抹。
可改善尿道和膀胱黏膜萎缩,增强尿道闭合功能。
需注意乳腺癌等雌激素依赖性肿瘤患者禁用。
4、其他辅助药物: 对于合并尿路感染者可配合使用左氧氟沙星等抗生素;
存在神经源性因素时可考虑使用肉毒杆菌毒素A膀胱注射。
药物选择需结合具体病因和患者耐受性。
5、联合用药方案: 难治性病例可采用抗胆碱能药物与β3激动剂联合治疗,或配合膀胱训练等行为疗法。
老年患者需特别注意药物相互作用,避免认知功能影响。
除药物治疗外,建议每日进行盆底肌训练,收缩肛门和尿道肌肉10秒后放松,重复10-15次为一组,每天练习3组。
控制咖啡、酒精等刺激性饮品摄入,睡前2小时限制液体量。
保持规律排尿习惯,每2-3小时排尿一次避免膀胱过度充盈。
超重者需减轻体重以降低腹压,便秘患者应增加膳食纤维摄入。
症状持续或加重时需及时复查尿动力学检查,排除神经系统病变等潜在病因。
前列腺根治术后尿失禁可通过盆底肌训练、生物反馈治疗、药物治疗、尿道悬吊术、人工尿道括约肌植入等方式改善。
该症状通常由尿道括约肌损伤、神经功能失调、膀胱颈挛缩、术后炎症反应、盆腔解剖结构改变等原因引起。
1、盆底肌训练: 通过规律收缩肛门和会阴部肌肉增强尿道括约肌力量,每日分次进行收缩-放松循环练习。

持续3个月以上可提升控尿能力,适合轻中度压力性尿失禁。
训练时需避免腹部用力,建议在专业康复师指导下制定个性化方案。
2、生物反馈治疗: 借助电极监测设备将肌肉活动转化为视觉或听觉信号,帮助患者准确掌握盆底肌收缩技巧。
每周2-3次治疗配合家庭训练,能显著改善肌肉协调性,尤其适用于神经损伤导致的混合型尿失禁。
3、药物治疗: 盐酸米多君可增加尿道闭合压,适用于压力性尿失禁;
托特罗定能缓解膀胱过度活动症状。
使用药物需严格遵循医嘱,注意监测血压变化及抗胆碱能副作用,通常作为其他治疗的辅助手段。
4、尿道悬吊术: 通过植入合成吊带压迫尿道中段增加阻力,适用于括约肌功能中度受损患者。
微创手术恢复期约2-4周,术后需避免剧烈运动3个月,长期有效率可达70 -80 。
5、人工尿道括约肌植入: 通过液压装置模拟括约肌收缩功能,适合严重尿失禁且其他治疗无效者。
需定期维护装置,注意预防感染和机械故障,5年装置存活率约60 -70 。
术后早期应记录排尿日记评估失禁类型,每日饮水量控制在1500-2000毫升,分次少量饮用。
避免咖啡因及酒精摄入,睡前2小时限水。
穿着透气吸水护垫防止皮肤刺激,进行提肛运动时保持呼吸平稳。
若6个月内未明显改善或出现血尿、发热需及时复查,必要时结合尿流动力学检查调整治疗方案。
康复期间建议参与病友互助小组缓解心理压力,配偶共同参与护理可提升治疗依从性。
产后尿失禁可通过电刺激疗法、生物反馈训练、磁刺激疗法、阴道哑铃锻炼、低频脉冲治疗等盆底物理治疗方法改善。
产后尿失禁多与盆底肌松弛、神经损伤、激素变化、分娩创伤、慢性腹压增高等因素有关。
1、电刺激疗法: 通过电极刺激盆底肌肉群,促进肌肉被动收缩以增强肌力。
该方法能改善尿道括约肌功能,适用于肌力较弱的产妇。
治疗时需根据个体耐受度调节电流强度,通常需连续治疗10-15次。
2、生物反馈训练: 借助传感器将盆底肌收缩信号转化为视觉或听觉反馈,帮助产妇掌握正确收缩技巧。
该方法可提高肌肉自主控制能力,建议配合凯格尔运动同步进行,每周训练3-5次效果更佳。
3、磁刺激疗法: 利用交变磁场诱发盆底肌收缩,穿透深度优于电刺激。
对伴有会阴疼痛的产妇尤为适用,能同步改善局部血液循环。
治疗过程无创无痛,单次治疗约20分钟。
4、阴道哑铃锻炼: 通过锥形哑铃重力作用促使盆底肌持续收缩,逐步增加哑铃重量可强化训练效果。
建议从最轻型号开始,每日锻炼10-15分钟,需注意器械清洁避免感染。
5、低频脉冲治疗: 采用特定频率脉冲电流刺激骶神经根,调节膀胱逼尿肌与括约肌协调性。
对压力性尿失禁合并急迫性症状者效果显著,需在专业机构完成疗程。
日常可进行缩肛运动配合腹式呼吸训练,每日3组每组15次;
避免提重物及长期咳嗽等增加腹压行为;
多摄入富含维生素B族食物促进神经修复;
穿着宽松衣物减少会阴压迫;
症状持续需及时复查盆底肌力评估。
建议治疗期间保持规律作息,控制体重增长幅度,温水坐浴有助于缓解肌肉疲劳。
产后尿失禁高发人群主要包括高龄产妇、多胎妊娠者、分娩损伤者、肥胖者及盆底肌薄弱者。
1、高龄产妇: 35岁以上女性盆底组织弹性下降,妊娠期激素变化会进一步削弱胶原纤维支撑力。
分娩时肌肉拉伸损伤后修复能力较差,产后易出现压力性尿失禁。
建议孕前加强凯格尔运动,产后尽早进行生物反馈治疗。
2、多胎妊娠者: 双胎或三胎妊娠使子宫体积倍增,长期压迫盆底神经肌肉导致不可逆损伤。
这类产妇产后3个月尿失禁发生率可达单胎妊娠者的2.3倍。
需在孕中期开始使用骨盆带支撑,产后配合电刺激疗法。
3、分娩损伤者: 产钳助产或第二产程延长可能直接损伤尿道括约肌,急产造成的会阴撕裂达Ⅲ度时,尿失禁风险提高4倍。
需在产后42天评估盆底肌力,必要时进行尿道中段悬吊术。
4、肥胖者: 体重指数超过30的产妇腹压持续增高,盆底筋膜长期超负荷易发生松弛。
研究显示每增加5kg/m²BMI,尿失禁风险上升60 。
建议控制孕期增重在11-16kg范围内,产后结合有氧运动减重。
5、盆底肌薄弱者: 先天性结缔组织发育不良或长期慢性咳嗽者,盆底肌肉张力显著低于正常水平。
这类人群产后出现尿失禁的概率达78 ,需在孕前进行至少3个月的器械辅助肌力训练。
建议产妇每日进行盆底肌收缩训练,采取仰卧位屈膝姿势,收缩肛门和阴道肌肉5秒后放松,每组10次,每日3组。
饮食注意补充优质蛋白和维生素C,促进胶原合成,避免摄入咖啡因等利尿物质。
产后6周内避免提重物及剧烈运动,使用产妇专用护垫并及时更换,预防尿路感染。
若咳嗽或打喷嚏时漏尿持续超过3个月,需到妇科或泌尿外科进行尿动力学检查。
双肾结石合并左肾囊肿通常不会直接导致尿失禁,但可能因并发症或伴随疾病引发相关症状。
尿失禁的出现可能与泌尿系统梗阻、神经调节异常、感染因素、解剖结构改变及年龄相关退化等因素有关。
1、泌尿系统梗阻: 较大的肾结石可能阻塞输尿管,引起肾积水并增加膀胱压力。
长期排尿不畅可能间接导致急迫性尿失禁,此时需通过体外冲击波碎石或输尿管镜取石解除梗阻。
2、神经调节异常: 慢性肾脏疾病可能影响支配膀胱的神经功能,导致膀胱过度活动症。
表现为尿频尿急,严重时出现漏尿,可通过膀胱训练或调节神经药物改善症状。
3、感染因素: 结石和囊肿易继发泌尿系统感染,炎症刺激膀胱黏膜会引起尿急症状。
反复感染可能损伤尿道括约肌功能,需进行尿培养后针对性使用抗生素治疗。
4、解剖结构改变: 巨大肾囊肿压迫输尿管或膀胱可能改变排尿动力学,多见于囊肿直径超过5厘米时。
超声引导下囊肿穿刺抽液可缓解压迫症状。
5、年龄相关退化: 中老年患者可能同时存在前列腺增生或盆底肌松弛,与结石囊肿共同作用导致混合性尿失禁。
需评估后采取药物或盆底康复训练等综合干预。
日常应注意保持每日2000毫升以上饮水量,避免高草酸饮食如菠菜、浓茶等。
适度进行凯格尔运动增强盆底肌力,限制咖啡因摄入以减少膀胱刺激。
建议每3-6个月复查泌尿系超声监测结石和囊肿变化,出现排尿疼痛、血尿或发热时应及时就诊。
长期久坐职业者需每小时起身活动,预防结石复发。
简单又美味的家常菜,下面是详细的做法,好吃到舔盘子!
在忙碌的生活中,一顿简单又美味的家常菜,就像疲惫心灵的慰藉,治愈又满足。今天就给大家分享8道家常美味的详细做法,让你轻松在厨房大展身手,每一道都好吃到让你忍不住舔盘子! 一、青瓜拌皮蛋 准备食材:青瓜、皮蛋、大蒜、小米辣、香菜。
做法步骤: 1、准备一根青瓜,用刀背拍扁,再改刀切成小块。
准备两个皮蛋,剥去外壳后切成小瓣,和青瓜块一同放入大碗中备用。
2、准备几瓣大蒜,切成蒜末。
准备几个小米辣,切成辣椒圈。
准备一小把香菜,清洗干净后切成小段。
3、将切好的蒜末、小米辣铺在青瓜皮蛋上,碗中加入2勺生抽、2勺香醋、半勺蚝油、少许白糖和一小撮盐调味。
4、起锅烧油,油温烧至七成热,淋在蒜末和小米辣上,激发出香味,最后放入香菜段,用筷子充分翻拌均匀即可装盘。
二、蒜蓉蒸排骨 食材:排骨 500g、金银蒜(生蒜+炸蒜)、生抽、蚝油、糖。
做法:1. 排骨洗净沥干,用调料抓匀腌制1小时。
2. 铺上金银蒜,水开上锅蒸 20分钟。
3. 肉骨酥烂,蒜香渗透进肉里,香到骨子里。
三、清炒菠菜 所需食材:新鲜菠菜400克、大蒜3瓣、食用油适量、盐适量、鸡精少许(可选)。
做法步骤: 1.菠菜择去老叶和黄叶,把根部带红须的部分保留,整棵放入淡盐水中浸泡10分钟去除泥沙。
2.泡好后用流动水冲洗干净,沥干水分,如果菠菜较长可以从中间切成两段,方便翻炒。
3.烧一锅开水,水开后加一小勺盐和几滴油,放入菠菜焯烫约30秒,捞出后立刻过凉水。
4.将过凉后的菠菜用手轻轻攥干水分,不要攥得太干,保留一点水分炒出来更嫩。
5.大蒜剥皮后拍扁切成蒜末,热锅倒油,油温六成热时放入蒜末,小火煸至蒜末微微金黄。
6.转大火,倒入处理好的菠菜,快速翻炒约1分钟,让菠菜均匀裹上蒜香味和油脂。
7.撒入适量盐和少许鸡精调味,快速翻炒均匀后即可关火,盛入盘中趁热食用。
四、豆苗炒牛肉 准备食材 牛里脊200克、豌豆苗300克、姜蒜适量、生抽1勺、蚝油1勺、淀粉1勺、盐少许、食用油适量、小苏打少许(可选) 详细制作步骤 1. 处理牛肉:牛里脊逆着纹理切成薄片,逆纹切牛肉炒出来才不会柴,放入碗中,加少许小苏打(嫩肉必备)、1勺生抽、1勺淀粉、半勺食用油,抓拌均匀,腌制15分钟,牛肉会更滑嫩。
2. 处理豆苗:豌豆苗摘掉老根,用清水冲洗干净,彻底沥干水分,水分没沥干炒出来会出水,口感不脆。
3. 调碗汁:碗中加1勺蚝油、少许盐、半勺清水,搅拌均匀,提前调汁避免炒菜时手忙脚乱。
4. 滑炒牛肉:锅中倒油,油温烧至六成热,放入腌好的牛肉片,快速滑炒,看到牛肉变色、微微定型,立刻盛出来备用,别炒太久,防止牛肉变老。
5. 炒豆苗:锅里留底油,放入姜片、蒜末爆香,倒入豌豆苗,大火快速翻炒30秒,豆苗微微变软即可。
6. 混合出锅:倒回炒好的牛肉,淋入提前调好的碗汁,大火快速翻炒均匀,让食材裹满汤汁,翻炒20秒就关火,豆苗脆嫩、牛肉滑嫩,清爽又好吃。
五、素炒茼蒿 材 料-茼蒿,生姜,素蠔油、盐,蔬果调味粉、干辣椒,食用油 步 骤-1. 茼蒿切断,将茼蒿的叶和茎部分开放,生姜碎、 2. 锅内放入油,入姜、干辣椒炒 3. 加茼蒿的茎部,翻炒 4. 淋入素蠔油,翻炒 5. 当茎部快断生时,加入茼蒿的叶子,翻炒,加入盐、蔬果粉,叶子部分成熟时关火,盛出 六、青椒炒肉片 准备食材:猪里脊肉、青椒、姜、蒜。
做法步骤: 1、准备一块猪里脊肉,改刀切成均匀的薄片,放入碗中,加入1勺料酒、1勺生抽、少许淀粉,抓拌均匀腌制10分钟。
准备两根青椒,清洗干净后去籽,切成小块备用。
2、起锅烧油,油热后倒入腌好的肉片,大火快速滑炒,炒至肉片变色后盛出。
3、锅中留底油,放入姜末、蒜末,小火煸炒出香味。
放入青椒块,转大火翻炒至断生。
4、倒入之前炒好的肉片,加入1勺蚝油、少许盐,从锅边淋入少许清水防止粘锅,开大火快速翻炒几下,让味道均匀融合即可出锅。
七、青椒荷包蛋 准备食材 青椒2-3个、鸡蛋3个、大蒜2瓣、生抽2勺、蚝油1勺、少许盐、白糖半勺、清水2勺、食用油适量 详细制作步骤 1. 青椒清洗干净,去掉辣椒蒂和辣椒籽,根据喜好斜切成青椒块,不吃辣的可以选薄皮青椒,口感微甜不辣,爱吃辣的用线椒、小米辣都可以。
2. 大蒜去皮切成蒜末备用,提前调一碗万能料汁:碗中放入生抽、蚝油、少许食盐、半勺白糖、两勺清水,充分搅拌均匀,白糖可以中和咸味、提鲜增香,料汁提前调好,炒菜不用手忙脚乱调味。
3. 平底锅烧热,倒入少许食用油,油温六成热时,依次打入鸡蛋,中小火慢煎。
4. 底部定型金黄后,翻面继续煎,喜欢溏心的少煎一会,喜欢全熟的多煎片刻,煎至两面金黄、微微焦边,盛出来切成小块备用,带点焦边的荷包蛋入味更香。
5. 不用洗锅,锅底留底油,放入蒜末爆香,倒入青椒块,开大火快速翻炒。
6. 翻炒1分钟左右,把青椒炒至断生、微微起皱,不要炒太久,保留青椒脆嫩口感。
7. 倒入切好的荷包蛋,和青椒混合翻炒均匀,让食材充分融合。
8. 淋入提前调好的万能料汁,大火翻炒收汁,让每一块鸡蛋、每一片青椒都均匀裹满酱汁。
9. 汤汁微微浓稠即可关火出锅,鲜香入味、百吃不厌,妥妥的夏季懒人快手硬菜! 八、虾仁玉米炒莲藕 准备食材 鲜虾仁150克、甜玉米半根、莲藕1节、胡萝卜小半根、生姜1片、小葱1根、盐1小勺、白糖半勺、白胡椒粉少许、淀粉半勺、食用油适量 超详细制作步骤 1. 先处理鲜虾仁:虾仁挑去背部和腹部的虾线,用清水反复冲洗干净,放在干净的纱布上,轻轻按压吸干水分,这是虾仁炒出来鲜嫩不腥的关键。
处理好的虾仁放入碗中,加少许盐、半勺白胡椒粉、半勺淀粉,用手抓匀腌制5分钟,锁住虾仁的水分,吃起来更Q弹。
2. 甜玉米剥成玉米粒,用清水冲洗一遍,沥干水分备用;
胡萝卜去皮,先切成薄片,再改刀成小丁,大小和玉米粒差不多,炒的时候熟得均匀。
3. 莲藕削去外皮,切成粗细均匀的细条,别切太细,容易炒断,切好后立刻放入清水中,加少许白醋浸泡,防止莲藕氧化发黑,还能保持脆爽口感,炒之前捞出,彻底沥干水分。
4. 生姜切成超细的姜末,小葱切成葱花,锅里放适量食用油,油烧至六成热,放入姜末爆香,小火炒10秒就行,别炒糊,不然会发苦。
5. 放入腌制好的虾仁,开大火快速滑炒,炒至虾仁变色、卷曲,变成粉红色,立刻盛出备用,千万不要炒太久,不然虾仁会变老发柴,口感发硬。
6. 锅里留底油,先放入胡萝卜丁翻炒30秒,炒出胡萝卜的甜味,再放入玉米粒和藕条,大火快速翻炒1分钟,保持大火,才能让藕条保持脆爽,不会出水变软。
7. 把炒好的虾仁倒回锅中,加1小勺盐、半勺白糖,快速翻炒均匀,调味不用复杂,突出食材本身的清鲜就好,大火再翻炒30秒,让所有食材味道融合。
8. 最后撒上葱花,翻炒两下,立刻关火出锅,虾仁Q弹、藕条脆爽、玉米清甜,清清爽爽不油腻,配米饭吃超香,老人孩子都特别爱吃。
快试试这些简单又美味的家常菜,给家人带来一场舌尖上的盛宴吧!
做爱后躺下或者倒立更容易怀孕?
我们通常都会认为子宫与阴道内部的通道是条直线,但是科学向你say了NO!这些通道会受到很多因素的影响,例如阴道的酸碱度、子宫黏液等因素都有可能会影响成功率,因此并不存在做爱后女性躺着就能增大怀孕几率的说法。精子要与卵子结合,中间还要经过层层关卡,而所谓的地心引力并没有卵用啊。
怎样容易受孕怎样容易受孕向来是备孕夫妻关注的重点,很多女性朋友身体是健康的,但是迟迟怀不上,是什么原因呢?管家羞羞推荐受孕技巧,快速怀孕的诀窍就在于找到受孕最佳时间以及最容易怀孕的姿势,到底哪些姿势最容易怀孕呢?【NO.1 男上女下式体位】又叫传教士式。
话说早在十九世纪就被传教士奉为最适合要娃的姿势,因为通过这个姿势,男性可以在一次次冲刺的过程中更加近距离接触到女性的宫颈,加快精子遇到卵子的进程。
而对于女性来说,这个姿势可以使精液更加方便的射在宫颈周围,让精液浸泡住宫颈外口,帮助更多精子进入子宫。
同时,男性在最后冲刺的时候,要尽量越深入越好,这样可以缩短精子的路程,让精子早些遇到卵子呦。
【 NO.2 后入式体位 】俗称“狗爬式”。
备孕妈妈双手支撑,膝盖着地,两腿分开,臀部还要微微翘起。
备孕爸爸搂住妈妈的腰部,从后面进入。
这个姿势对于子宫后位、或者蝌蚪容易流出的不孕症患者来说,往往可以改善受孕环境,提高受孕率。
【 NO.3 侧卧式体位】备孕妈妈与爸爸并排侧卧,双腿微弯曲,备孕爸爸将双腿放入妈妈的大腿内侧,用腿部的力量按住备孕妈妈带来满足。
此姿势,可以让备孕爸爸的丁丁进入更深,对于肥胖者和背痛者还是很有帮助哒。
【 NO.4 胸膝式体位】说实话,这个姿势备孕妈妈还是比较受累的。
备孕妈妈需要跪着,胸部还要放得很低,臀部还要抬高;备孕爸爸也要跪着,在妈妈身后进入。
如果尝试这个姿势,备孕妈妈最好在事后平躺30分钟,为小蝌蚪更顺畅游入子宫创造机会。
【 NO.5 骑马式体位】备孕妈妈可直接坐在备孕爸爸的腰腹部,双方的双手都要撑在床上。
这个姿势感觉两个人都很累,不过这个姿势好处还蛮多的,既有助于备孕妈妈性行为时获得愉悦,还可以促使丁丁最大程度地接近子宫颈,有助于受孕。
猜你喜欢