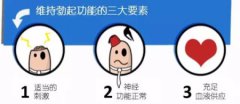
阴虚比阳虚更难治吗?阴虚火旺症状

一般常见于压力繁重引起脾气暴躁,肝气易
【菜科解读】
一般而言,阴虚火旺主要是由于身体阴液亏损而导致的虚火亢进的现象。
一般常见于压力繁重引起脾气暴躁,肝气易怒,进而便会出现阴虚火旺。
下面,菜科网,一起来看看带来的介绍吧!
目录
1、阴虚比阳虚更难治吗
2、阴虚会导致阳虚吗
3、阴虚火旺有什么症状
不会。
阴虚和阳虚都是中医里的虚症,两者是两者截然相反的症状,阴虚是精血或者津液亏损导致的一系列症状,因为精血和津液都属阴,所以阴虚不能制火,火炽则灼伤阴液而更虚,通常两者会互相影响,也会互相制衡,但是治疗的难易程度都是一样的,没有说阴虚比阳虚更难治,也没有说阳虚比阴虚更难治。
可能会。
阴虚是指是指当人体内的阴阳失去平衡,尤其是阴津阴液偏少的时候,而导致阳相对偏亢而出现的一系列的虚火征象,因为阴津阴液都属于阴,所以津液不足也就导致了阴虚。
阴虚最主要的症状有低热、潮热盗汗、五心烦热、口干咽燥、心悸失眠、小便黄赤等等,但是如果阴虚久了且错过最佳治疗期的话,可能会伤及体内阳气,进而导致阴损及阳,出现阴阳两虚的情况,所以阴虚是可能会导致阳虚的。
阴虚火旺表现在不同脏腑时,会有不同的症状,主要有肾脏、肺脏、肝脏以及心脏等:
1、肾脏
肾脏出现阴虚火旺时会有腰膝酸软、下肢酸软乏力、五心烦热、脸颊潮红、夜寐盗汗、舌薄少苔等症状,严重的还可能会出现脉象沉细或者细数等症状;也有少部分人会出现口舌生疮、小便色黄量少、形体瘦弱或消瘦、眼窝深陷等症状。
2、肺脏
肺虚火旺出现肺脏的时候会有咳嗽、咳痰、低热、痰黄量少、鼻干出血等等。
3、心脏
心脏出现阴虚火旺的时候可能会有易怒、心烦、心悸、夜不能寐等症状。
4、肝脏
肝脏出现阴虚火旺的可能会有头痛、口干、大便干结等等。
卵巢老化的症状卵巢早衰有哪些危害
一般卵巢出现老化有哪些表现,卵巢老化影响生孩子吗?卵巢老化的症状当女性卵巢早衰时,它的分泌功能将变得不再稳定,可能月经会出现周期延长或短暂闭经,经量减少的情况;也可能会导致月经频发,经量增加。
卵巢早衰导致了尿道和膀胱的萎缩,这时女性常常会出现尿频、尿急、尿失禁等泌尿系统疾病。
当常常出现精神恍惚,头脑昏沉,记忆力衰退,失眠多梦,喜怒无常等症状时,这可能是卵巢早衰造成的。
当女性稍微运动就大汗淋漓,并伴有头晕、胸闷气短、心跳加快等症状时,这可能使卵巢早衰使得血管功能失调导致的。
卵巢早衰的危害 卵巢早衰严重时还会导致女性阴道瘙痒、有灼烧感、性交时疼痛等情况,有时候白带颜色也会出现一点变化,颜色发黄甚至带点臭味。
卵巢早衰会导致女性雌激素减少,从而导致性欲下降,而且卵巢早衰会导致女性阴道瘙痒、有灼烧感,性交时也会出现性交疼痛,更会出现性生活次数减少,厌恶性生活等的情绪,严重影响了真长的夫妻生活。
卵巢早衰会影响卵巢的排卵功能,有的伴随血液中睾酮(T)升高,睾酮升高可中和血液中雌二醇,使雌二醇减少,影响卵泡发育成熟和正常排卵。
同时过多的睾酮可防碍卵泡和排卵,而促使其萎缩和闭锁。
由于没有正常的排卵,就会导致不孕。
卵巢功能与生孩子有什么关系无论哪一种原因的卵巢功能减退,都会导致生育力的下降,预示着生育的障碍与助孕的困难。
关键是在卵巢功能下降的过程中,医生往往只能看到生育力下降的结果,而不能预测他的开始。
当年龄40 IU/L时,往往被冠以卵巢早衰的诊断。
这是一个常用的表示卵巢功能状态的诊断名词,也为广大女性朋友所熟悉,并对其怀有恐惧心情。
医学专家早已意识到卵巢早衰概念存在局限性,无法体现疾病的发展性和多样性,仅能代表卵巢功能的终末阶段。
且 “衰竭”的诊断,等于判了生育死刑,给患者带来的精神心理上的创伤甚至大于疾病的本身。
国内外专家认为应该摒弃“卵巢早衰”一词,而推荐使用“原发性卵巢功能不全”。
在2017年发布的早发性卵巢功能不全的临床诊疗中国专家共识中,降低了FSH的诊断阈值。
提出亚临床期FSH的诊断阈值为15~25U/L。
这样便于临床患者的观察。
同时也能让临床医生关注卵巢功能衰退的早期表现,做到早期预警、早期干预和生育咨询。
但是需注意的是卵巢储备减退导致生育力的下降,是一个大的数据。
并不是所有偶尔一次的检查化验提示卵巢功能不好的女性都一定有生育障碍,还需参考其他指标(如临床表现、输卵管造影、精液检查)进行个体化的生育力评估。
看是不是妈妈手?妈妈手症状有哪些
妈妈手检测方法将拇指放入四指中,轻轻握拳,拳头往小拇指的方向压,如果靠近大拇指的手腕会痛,就可能是妈妈手找上门!妈妈手症状有哪些妈妈手的症状非常典型,表现为手腕靠近大拇指一侧持续性疼痛,肿胀,无法使力,在拇指活动的时候疼痛会加重,大拇指有时候会出现卡顿的现象,还能在疼痛部位触摸到凸起的肿块。
什么是妈妈手“妈妈手”医学上称为桡骨茎突狭窄性腱鞘炎,症状是在手腕大拇指侧疼痛,局部肿胀,影响手部的活动,一般是因长时间重复使用拇指工作,造成局部肌腱发炎,无法施力,之所以又被称为“妈妈手”,是因为新手妈妈们每天煮饭、洗衣服、擦地板,还要抱娃,帮娃洗澡、换尿布等,长时间姿势不正确,双手过度使用,最容易发生,其实这个疾病并不是妈妈的专利,许多爷爷奶奶们帮忙带小孩,也会发生,另外一些职业,如长时间操作机器、打字,厨师,餐厅服务生等,因长时间使用双手,也可能因施力不当过度使用造成发炎现象。
网友分享妈妈手就是腱鞘炎,我自己现在也得了,因为每天自己照顾孩子,抱孩子;再加上洗尿布洗衣服难免沾凉水,手指肿胀,打不开,拿东西费劲!所以,天下所有的母亲都是伟大的!腱鞘炎,之前我妈抱我侄儿,一年了才好,超级痛辛苦啊。
真不是矫情,我妹妹四五个月的时候,我回家,连续抱了40来分钟,但是第二天胳膊就疼了。
腱鞘炎有手指疼 手腕疼 不一定弯曲到哪个程度会疼 我疼的时候筷子都拿不住 但是照样可以拿手机